在高發的腫瘤疾病中,腦瘤排在第九位,其中惡性程度高的腦膠質瘤佔中樞神經系統惡性腫瘤的81%,是最常見的顱內原發性惡性腫瘤。隨著醫療手段的進步,腦膠質瘤的治癒率和預後效果越來越好,而早篩查、早發現、早治療依舊是延長患者存活時間、提升患者生活質量的關鍵。
膠質瘤分4級 中老年需注意
從人體結構來看,頭面部從外到內由皮膚、肌肉、顱骨、腦膜、腦部組成,腦瘤是原發於顱內組織的腫瘤及腦轉移瘤。在顱內原發腫瘤中,多為良性的腦膜瘤約佔38%,生長於腦部、由腦膠質細胞變化而來的膠質瘤佔比約25%。
世界衛生組織(WHO)中樞神經系統腫瘤分類將膠質瘤分為Ⅰ級至Ⅳ級,級別越高,惡性程度越高。一般Ⅰ級膠質瘤為良性,Ⅱ級屬於低度惡性膠質瘤,Ⅲ級和Ⅳ級則是高度惡性膠質瘤。其中,屬於Ⅳ級的膠質母細胞瘤是最常見的顱內惡性腫瘤。
膠質瘤可能發生在任何年齡段。從數據上來看,膠質母細胞瘤多發於中老年人群,其中三分之二的病例集中在45歲至70歲,30歲以下非常少見,男性發病率是女性的1.5倍,尤其中老年男性需要特別注意。
而年輕群體也不能掉以輕心,膠質瘤早在胎兒時期就可能發生,其病因是由於胚胎發育過程中腦膠質細胞的基因突變,在孩子出生前或出生後發展成為膠質瘤。作為惡性程度最高的膠質瘤之一,髓母細胞瘤多發於幼兒和青少年時期,常出現在後顱窩的小腦蚓部。
早篩查最重要 小心這些症狀
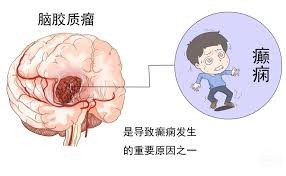
考慮到膠質母細胞瘤等高度惡性腫瘤發病快、病程短的特點,出現症狀儘早就醫最重要。癲癇是腦膠質瘤的主要症狀之一,而由於腫瘤會對腦部產生壓迫和刺激,導致水腫發生和顱內壓增高,患者還可能出現頭痛、噁心嘔吐、飲水嗆咳等症狀。
腦膠質瘤是由膠質細胞病變產生的,可能長在大腦、小腦、腦幹等不同部位,累及某一腦葉或多個腦葉,甚至侵襲到腦室內、椎管內播散。如果腫瘤影響到腦功能區,患者會發生認知障礙、失語、四肢活動障礙等問題。
嬰幼兒所患的膠質瘤一般長在人體的中線部位,其會對視力造成影響,出現斜視、眼球無法自由轉動等問題。另外,家長在觀察孩子狀態時,如果發現嘔吐、走路不穩等顱內壓增高和小腦平衡障礙所造成的症狀,應及時帶孩子到醫院檢查。
普通人群在進行定期體檢時,若有條件也可加入磁共振檢查,儘早發現病變。膠質瘤的影像學篩查以磁共振(MRI)檢查為主,以CT檢查為輔。磁共振檢查不僅可發現膠質瘤、鑒別膠質瘤與部分非腫瘤病變,而且有助於膠質瘤分級,以及在後續的治療中起到重要作用。
醫療手段進步 治療效果提升
一提到腫瘤,很多人非常恐懼,無法正視疾病的發生,進而影響治療。實際上,近年來隨著醫療手段的進步,腦膠質瘤的治療效果在不斷優化,曾因病變和手術而備受影響的患者生活質量也得到了很大的提升。如今,Ⅰ級腦膠質瘤患者經過手術全切腫瘤後可長期存活,Ⅱ級腦膠質瘤患者在手術配合放化療的綜合治療後可存活超過10年,而10%的膠質母細胞瘤患者經過治療也能夠存活5年以上。
值得一提的還有喚醒手術,即在術中磁共振、術中超聲、神經導航、螢光顯微鏡等先進醫療設備、不斷更新的麻醉藥及麻醉技術的幫助下,患者可在術中清醒過來,醫生通過指導患者說話和活動等方式,精準劃分腦功能區,在切除腫瘤的同時盡可能保證腦功能區不受影響,從而大大提升患者術後的生活質量,延長患者存活時間。
惡性程度高的腦膠質瘤復發率高,經過手術全切腫瘤的患者還需保持術後1年內每2至3個月複查一次增強磁共振,術後2至3年內每半年複查一次,術後超過3年後每1年複查一次,而手術未全切腫瘤的患者復查的時間間隔則需不超過3個月◆